A pesar de la alta incidencia del cáncer de mama entre la población femenina española - unos 33.300 casos nuevos diagnosticados solo en 2019-, se estima que únicamente al 30%-40% de las pacientes sometidas a una mastectomía se benefician de una reconstrucción mamaria.
La reconstrucción mamaria puede realizarse con tejidos autólogos o con expansor/prótesis, y el proceso comprende, habitualmente, cuatro fases.
Reconstrucción mamaria con expansor / prótesis
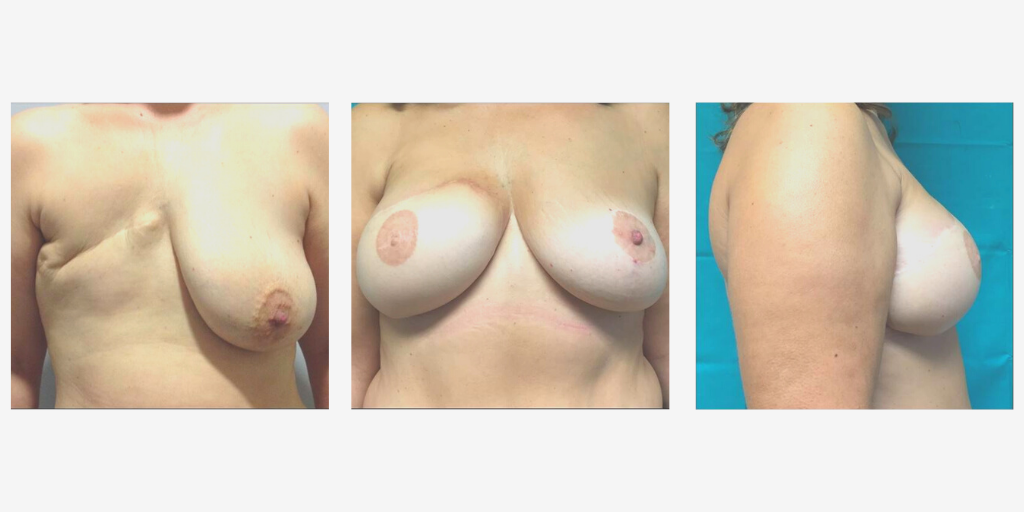
En el caso de la reconstrucción con expansor/prótesis, se coloca a la paciente un implante, que se rellena de líquido periódicamente en la consulta, mediante una inyección de suero salino a través de la piel. Transcurridos unos seis meses, se sustituye por una prótesis mamaria en una segunda intervención, realizándose, además, la simetrización de las mamas mediante procedimientos de elevación, reducción o aumento.
En esta segunda fase no se reconstruye aún el pezón, ya que es conveniente dejar pasar un tiempo para que las mamas caigan de forma natural y se estabilice el resultado.
Es en la tercera intervención, en torno a los nueve meses desde la primera, cuando el cirujano plástico reconstruye el pezón de la paciente, utilizando tejido de la propia mama con anestesia local. Desde ese momento, deberán transcurrir otros tres meses para proceder a la micropigmentación de la zona.
Reconstrucción mamaria con tejidos autólogos
Otro método efectivo para la reconstrucción mamaria es través de tejidos autólogos, es decir, mediante tejidos propios de otras zonas del cuerpo, como el abdomen, la ingle o la espalda. Esta técnica es más sofisticada que la anterior, ya que se utilizan colgajos cutáneos o musculocutáneos de la propia paciente.
En el caso de utilizar un colgajo musculocutáneo de dorsal ancho, se tomaría de la paciente un músculo de la espalda, y un segmento de piel y grasa de la misma localización, que al girar por el hueco axilar, permite recrear una mama de características similares a la mama sana. Además, si fuese necesario, la reconstrucción se complementaría con una prótesis mamaria.
Si por el contrario, la intervención se realiza mediante un colgajo basado en perforantes de la arteria epigástrica inferior, método conocido como DIEP, se necesitarán de técnicas microquirúrgicas para su ejecución.
En este caso, se toman tejidos cutáneos y grasos de la región abdominal inferior, y tras realizar una sutura microquirúrgica de la arteria y vena del colgajo a una arteria y vena de la región del tórax, se remodela el tejido para aportarle características similares a la de una mama sana.
Además, gracias a este método, la zona abdominal de la paciente se beneficia de una intervención similar a la abdominoplastia.
Por el contrario, en aquellas mujeres con un volumen mamario menor y escasa grasa abdominal en las que es inviable el método DIEP, la intervención quirúrgica se realiza mediante un colgajo musculocutáneo de gracilis. En este caso, el procedimiento es similar al anterior, sin embargo, los tejidos donantes se toman de la cara interna del muslo, ocultando la cicatriz a nivel inguinal.
¿Cuándo se puede realizar una reconstrucción mamaria tras una mastectomía?
La reconstrucción del pecho tras una mastectomía puede realizarse de forma inmediata o diferida. Lo más recomendable es que se priorice la reconstrucción inmediata, dado que tipo de intervención reduce el tiempo de estancia hospitalaria, los costes de esta y los plazos de recuperación de la paciente. Asimismo, no afecta a la evolución natural de la enfermedad y no interfiere con la quimioterapia administrada tras la cirugía.
Por el contrario, existen casos en los que la reconstrucción puede o debe posponerse. Esto es lo que se conoce como reconstrucción diferida, siendo aconsejable en las pacientes cuyo estado general lo aconseje o vayan a precisar técnicas oncológicas específicas adicionales.
En otras ocasiones, son las mismas pacientes las que no desean someterse a más intervenciones que las estrictamente necesarias para curar exclusivamente la enfermedad tumoral y prefieren posponer voluntariamente la reconstrucción, y completar en un segundo tiempo el tratamiento integral del cáncer de mama.
La micropigmentación de la areola y el pezón, el punto final de la reconstrucción mamaria
Aún son muchas las mujeres con una reconstrucción mamaria a quienes no se les practica la micropigmentación de areola y pezón, que aporta mayor naturalidad final al proceso.
Esta técnica consiste en la realización de un tatuaje que, a diferencia de los habituales, se hace en la piel a menor profundidad y usando una pomada anestésica. En él, se emplean tonos marrones y rojizos que imitan el color de las areolas y buscan un resultado armónico con la piel de la paciente.
Pasado un año desde la micropigmentación, es frecuente volver a citar a la paciente por el posible aclaramiento del dibujo y la necesidad de un retoque. En cualquier caso, es el cirujano plástico quien debe valorar si esta técnica está aconsejada o no en la paciente, realizando una prueba para prevenir posibles alergias a los pigmentos.